¿Qué es la claudicación?
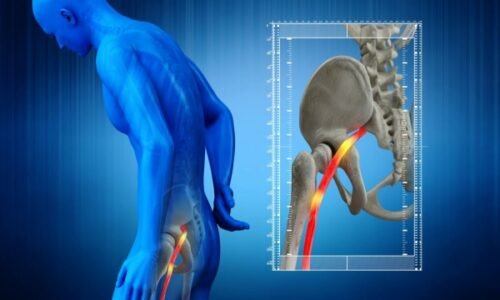
El término claudicación hace referencia a la renguera producida por el dolor en el muslo, la pantorrilla y a los glúteos que se siente al caminar. La claudicación puede ser un síntoma de la enfermedad arterial periférica (PAD). La PAD se origina por un adelgazamiento o una obstrucción de las arterias de las piernas o la aorta (la arteria más grande del cuerpo y el vaso sanguíneo principal que se dirige desde el corazón hacia el cuerpo), que puede disminuir el flujo sanguíneo hacia los músculos de la pantorrilla, el muslo o los glúteos. Esta disminución del flujo sanguíneo puede ocasionar claudicación. El dolor asociado con la claudicación se siente al caminar y desaparece en el reposo.
Síntomas
La claudicación hace referencia al dolor muscular debido a la falta de oxígeno que se desencadena con la actividad y se alivia con el descanso. Los síntomas incluyen los siguientes:
Dolor, malestar o cansancio en los músculos cada vez que los mueves
Dolor en las pantorrillas, muslos, glúteos, caderas o pies
Con menos frecuencia, dolor en los hombros, bíceps y antebrazos
Dolor que mejora poco después de descansar
El dolor puede volverse más intenso con el tiempo. Es posible que incluso empieces a sentir dolor en reposo.
Los signos o síntomas de la enfermedad arterial periférica, generalmente en etapas más avanzadas, incluyen:
Piel fría
Dolor intenso y constante que avanza hasta el entumecimiento
Cambio de color de la piel
Heridas que no se curan
¿Cuál es la causa de la claudicación?
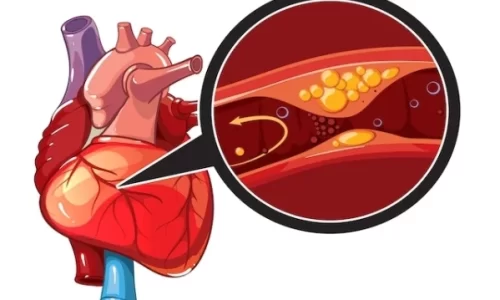
La obstrucción de una arteria en las piernas puede causar claudicación intermitente. La aterosclerosis (la formación de placa, un depósito de sustancias grasosas, colesterol, productos de desecho de las células, calcio, y fibrina en la pared interna de una arteria) es la causa más común de la obstrucción de las arterias.
Las obstrucciones en la pierna más comunes se observan en el muslo y detrás de la rodilla, pero también pueden presentarse en otros sitios del cuerpo como la aorta, la ingle o el abdomen. Una persona puede tener más de una obstrucción.
Diagnóstico
Una de las maneras más importantes de diagnosticar la claudicación es con una buena historia y un examen físico. Otros tipos de dolor pueden imitar la claudicación, por lo que a veces puede tomar a un cirujano vascular experimentado para determinar si la claudicación está o no efectivamente presente.
Después de un examen, si sospechamos que el pad y la claudicación, un cirujano puede ordenar otras pruebas tales como:
Índice tobillo-brazo (ABI) que compara la presión arterial en los brazos y las piernas.
Grabación del volumen del pulso que mide el volumen de sangre en los varios puntos en las piernas.
Ultrasonido Dúplex que muestra el flujo sanguíneo en los vasos en la pierna, y puede detectar la ubicación y el número de estrechamientos específicos.
Exámenes de sangre para el colesterol, el alto nivel de azúcar en la sangre u otros marcadores para la enfermedad arterial.
Angiografía por resonancia magnética (MRA), que es un MRI avanzado que puede mostrar los vasos sanguíneos en las piernas.
Angiografía por tomografía computarizada (CTA), que es una tomografía computarizada avanzada que puede generar imágenes de sus vasos sanguíneos en 3D.
Angiografía-un procedimiento más invasivo en el que las arterias se inyectan con tinte y se obtienen imágenes.
Tratamiento para la claudicación
El tratamiento específico será determinado por su médico basándose en lo siguiente:
Su edad, su estado general de salud y sus antecedentes médicos.
La gravedad de la enfermedad.
La localización de la obstrucción.
Sus signos y síntomas.
Su tolerancia a determinados medicamentos, procedimientos o terapias.
Sus expectativas para la evolución de la enfermedad.
Su opinión o preferencia.
La claudicación se trata generalmente con precaución, y el objetivo primario del tratamiento es modificar los factores de riesgo. El tratamiento para la claudicación puede incluir uno o más de los siguientes procedimientos:
Dejar de fumar.
Ejercicio, preferentemente un programa de caminata.
El tratamiento de los problemas médicos relacionados, tales como colesterol alto, hipertensión (presión sanguínea alta) y niveles elevados de azúcar en sangre (intolerancia a la glucosa o diabetes tipo 2). El tratamiento para estos problemas incluye dieta y ejercicio. En algunos casos, se pueden recetar medicamentos.
La prevención de coágulos sanguíneos con medicamentos antiplaquetarios, como la aspirina u otros medicamentos.
Medicamentos tales como pentoxifilina o cilostazol, que pueden mejorar las distancias de caminata en algunos casos.
Dieta baja en grasas saturadas.
En los casos avanzados con dolor intenso y en los que el flujo sanguíneo está completamente obstruido, tal vez se requiera una angioplastia (se utiliza un catéter para crear una abertura mayor en el vaso e incrementar el flujo sanguíneo), la colocación de un stent (se expande un pequeño espiral dentro de la arteria obstruida para abrir el área obstruida y se deja en ese lugar para mantener la arteria abierta) o una cirugía para abrir la arteria obstruida.
En un escaso porcentaje de casos en los que todos los demás tratamientos no han tenido efecto, puede ser necesaria la amputación del miembro afectado. Los pacientes que fuman o que han desarrollado diabetes están expuestos a un riesgo mayor de que el tratamiento de la claudicación fracase.
Factores de riesgo
Entre los posibles factores de riesgo de la enfermedad arterial periférica y la claudicación se incluyen los siguientes:
Tener antecedentes familiares de ateroesclerosis, enfermedad arterial periférica o claudicación
Tener más de 50 años si además fumas o padeces diabetes
Tener más de 70 años
Tener enfermedad renal crónica
Tener diabetes
Tener presión arterial alta
Tener colesterol alto
Tener obesidad (un índice de masa corporal, o IMC, mayor de 30)
Fumar
Complicaciones
La claudicación se considera generalmente una advertencia de ateroesclerosis significativa, lo que indica un mayor riesgo de ataque cardíaco o accidente cerebrovascular. Otras complicaciones de la enfermedad de la arteria periférica debido a la ateroesclerosis incluyen las siguientes:
Lesiones de la piel que no se curan
Muerte de los tejidos musculares y de la piel (gangrena)
Amputación de una extremidad
Acudir a nuestra clínica será una decisión que le cambiará su vida. Venga ya
Dirección: 5930 bellaire blvd suite c, houston, tx 77081
Teléfono: (281) 501-3604
Horario: Lun – sáb 9am–9pm dom 9am–5pm
Correo-e: clinicasanrafaeldebellaire@gmail.com
Sitio web: www.clinicasanrafaeldebellairehoustontx.com